تب کریمه کنگو چیست؟
تب خونریزی دهنده کریمه کنگو (CCHF) در اثر عفونت با یک ویروس نایروویروس (Nairovirus) منتقله از کنه از خانواده ویروسی بونیا ویریده (Bunyaviridae) ایجاد می شود. این بیماری برای اولین بار در سال 1944 در کریمه شناسایی شد و تب خونریزی دهنده کریمه نامگذاری شد. در سال 1969 به عنوان عامل بیماری در کنگو شناخته شد و در نتیجه به نام تب کریمه کنگو نامگذاری گردید.
تب خونریزی دهنده کریمه کنگو در اروپای شرقی، به ویژه در اتحاد جماهیر شوروی سابق، در سراسر حوزه مدیترانه، در شمال غربی چین، آسیای مرکزی، جنوب اروپا، آفریقا، خاورمیانه و شبه قاره هند یافت می شود.
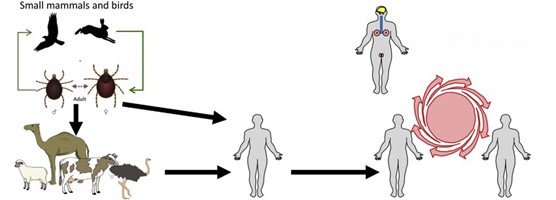
راه های انتقال تب کریمه کنگو
کنههای ایکسودید (یا کنه های سخت)، بهویژه آنهایی که از جنس Hyalomma هستند، هم مخزن و هم ناقل ویروس CCHF می باشند. حیوانات وحشی و اهلی متعددی مانند گاو، بز، گوسفند و خرگوش به عنوان میزبان اصلی ویروس شناخته می شوند. انتقال به انسان از طریق تماس با کنه های آلوده یا خون حیوانات آلوده صورت می گیرد. ویروس تب کریمه کنگو می تواند از طریق تماس با خون یا مایعات عفونی بدن از یک انسان آلوده به انسان دیگر منتقل شود. همچنین انتشار CCHF به دلیل استریل کردن نامناسب تجهیزات پزشکی، استفاده مجدد از سوزن های تزریق و آلودگی تجهیزات پزشکی در بیمارستان ها رخ داده است.
علائم و نشانه های اولیه در بیماری تب کریمه کنگو:
- سردرد
- تب بالا
- کمر درد
- درد مفاصل
- درد معده و استفراغ
نکته بسیار مهم در رابطه با تب کریمه کنگو اینکه شروع این بیماری ناگهانی و با علائم و نشانه های بالاست.
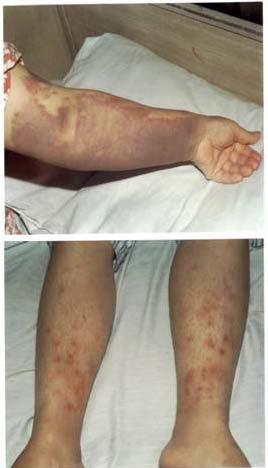
قرمزی چشم، صورت برافروخته، قرمزی گلو و پتی شی (لکه های قرمز) روی کام دهان در این بیماری شایع است. علائم دیگر این بیماری ممکن است شامل زردی یا یرقان و در موارد شدید، تغییر در خلق و خو و ادراک حسی باشد.
با پیشرفت بیماری، مناطق وسیعی از کبودی شدید، خونریزی شدید بینی و خونریزی کنترل نشده در محل تزریق دیده می شود که تقریباً از روز چهارم بیماری شروع می شود و حدود دو هفته طول می کشد. در طغیان های گزارش شده، میزان مرگ و میر در بیماران بستری در بیمارستان از 9٪ تا 50٪ متغیر است.
اثرات دراز مدت عفونت CCHF به اندازه کافی مورد مطالعه قرار نگرفته است تا مشخص شود که آیا عوارض خاصی در افراد بهبود یافته مشاهده می گردد یا نه. با این حال، روند بهبودی این بیماری کند است.
چه کسانی بیشتر در معرض خطر هستند؟
دامداران، کارگران واحد های تولید گوشت و گاوداری ها و کارگران کشتارگاه در مناطق بومی بیماری تب کریمه کنگو در معرض خطر CCHF هستند. کارکنان مراکز مراقبت های بهداشتی در مناطق بومی در معرض خطر عفونت از طریق تماس محافظت نشده با خون و مایعات بدن افراد عفونی هستند. افراد و مسافران بین المللی که با دام ها در مناطق بومی در تماس هستند نیز ممکن است در معرض خطر ابتلا باشند.
روش تشخیص تب کریمه کنگو
تست های آزمایشگاهی که برای تشخیص CCHF استفاده میشوند شامل تست مولکولی RT-PCR، جداسازی ویروس با استفاده از کشت سلولی و تشخیص آنتیبادی ضد ویروس (IgG و IgM) با استفاده از روش ELISA است. تشخیص آزمایشگاهی یک بیمار با سابقه بالینی سازگار با CCHF را می توان در مرحله حاد بیماری با استفاده همزمان از تشخیص آنتی ژن ویروسی (روش ELISA) و شناسایی توالی RNA ویروسی (RT-PCR) در خون یا در بافت های جمع آوری شده از بیمار است. رنگ آمیزی ایمونوهیستوشیمی نیز می تواند شواهدی از وجود آنتی ژن ویروسی را در بافت های تثبیت شده با فرمالین نشان دهد. در مراحل بعدی بیماری، در افرادی که بهبود یافته اند، آنتی بادی های ضد ویروس در خون یافت می شود. اما آنتی ژن ویروس، RNA ویروس و ذرات ویروس دیگر وجود ندارند و قابل تشخیص نیستند.
درمان بیماری تب کریمه کنگو
درمان تب کریمه کنگو در درجه اول حمایتی است. مراقبت از بیمار باید شامل توجه دقیق به تعادل مایعات و اصلاح ناهنجاری های الکترولیت، اکسیژن رسانی و حمایت همودینامیک و درمان مناسب عفونت های ثانویه باشد. این ویروس در شرایط آزمایشگاهی به داروی ضد ویروسی ریباویرین حساس است. گزارش شده است که در درمان بیماران مبتلا به تب کریمه کنگو با این دارو اثرات مثبتی در بیماران داشته است.
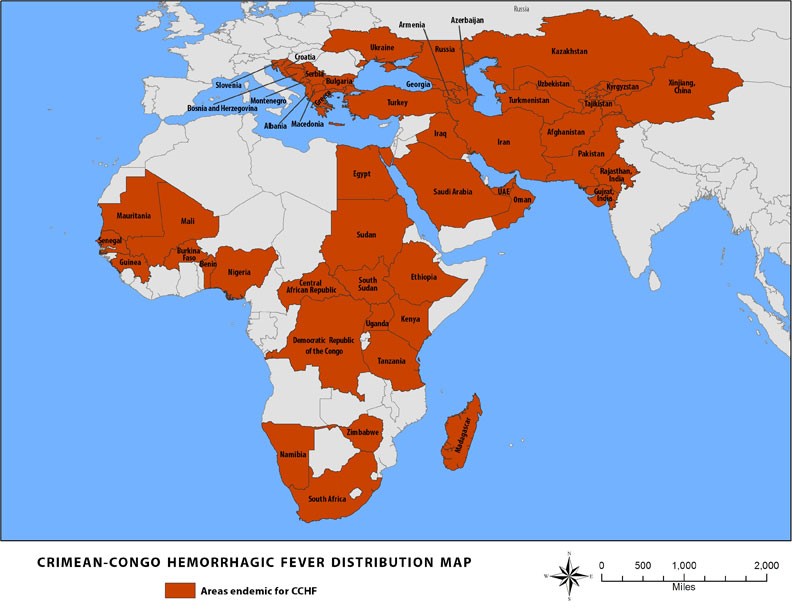
کشورهایی که موارد ابتلا به تب کریمه کنگو در آنها شناسایی شده است.
جلوگیری از ابتلا به بیماری تب کریمه کنگو
کشاورزان و افرادی که با حیوانات کار می کنند باید از مواد دافع حشرات بر روی پوست و لباس های خود استفاده کنند. مواد دافع حشرات حاوی (ان، ان-دی اتیل-ام-تولوآمید) یا DEET موثرترین ماده در دفع کنه ها خصوصا کنه های سخت هستند. پوشیدن دستکش و سایر لباس های محافظ نیز برای ممانعت از گزش توسط کنه ها توصیه می شود. همچنین افراد باید از تماس با خون و مایعات بدن دام یا انسان هایی که علائم عفونت را نشان می دهند، خودداری کنند. برای کارکنان مراقبت های بهداشتی مهم است که از اقدامات احتیاطی مناسب کنترل عفونت مانند دستکش، گان و عینک های محافظتی در برخورد با افراد دارای علامت یا آلوده استفاده کنند.
واکسن غیرفعال و مشتق شده از مغز موش علیه ویروس تب خونریزی دهنده کریمه کنگو ساخته شده است و در مقیاس کم در اروپای شرقی استفاده می شود. با این حال، در حال حاضر هیچ واکسن ایمن و موثری برای استفاده گسترده در انسان و حیوانات وجود ندارد. تحقیقات بیشتری برای ساخت این واکسنهای بالقوه و همچنین تعیین اثربخشی گزینههای درمانی مختلف از جمله داروی ضد ویروسی ریباویرین و سایر داروهای ضد ویروسی مورد نیاز است.
منبع
سازمان بهداشت جهانی (WHO)
سازمان کنترل و پیشگیری از بیماری ها ایالات متحده آمریکا (CDC)


